
腰痛など、つらい痛みは我慢せずにご相談を
腰に痛みがあると、日常どんな動きをしても辛いですよね。
下記のような症状は、迷わず当クリニックでご相談ください。
- 腰が痛い、重い
- 腰に激しい痛みがある
- 起床時や疲れたときに腰が痛い
- 安静にしているときは腰が楽、逆に安静にしていても腰が痛い
- お尻や太もも、すね、ふくらはぎ、脚にかけて、鋭い痛みやしびれるような痛みがある
- ふくらはぎの張り、冷感や灼熱感、締めつけ感がある
- 腰(身体)を動かすと脚の痛みが激しくなる
- 安静にしていても、お尻や脚が激しく痛んで眠れない
- 身体をかがめると痛くて靴下をはけない
- 立っていると脚が痛んできて、立っていられない
まずは、つらい痛みを取り除きます。次に機能回復を目的とした治療を行なっていきます。
また、リハビリテーションは「予防医療」の主軸です。機能回復のその先の、健康的な肉体づくり、身体機能の維持強化もサポートいたします。
将来寝たきりにならないで、人生を最後まで自分らしく生ききるために、健康な身体を一緒につくっていきましょう。

腰痛の原因とは?
腰痛の原因は様々ですが、原因がきちんと特定できるものは15%程度といわれています。
原因が特定できる腰痛は、骨や筋肉の病気で、腰椎が直接阻害されている場合です。
代表的なものに、脊柱管狭窄症、椎間板ヘルニア、変形性脊椎症、圧迫骨折などがあります。
その他、細菌感染やがん、臓器や血管などの病気があります。
レントゲンなどの検査をしても原因が特定できない腰痛は、生活習慣、ストレスや不安、不眠など心理的側面が影響して痛みが生じている可能性もあります。
見た目にはわからない神経の障害によって痛みが生じることもあります。
1.骨や筋肉の病気による腰痛
脊柱管狭窄症
腰椎の中に神経が通っていますが、その通り道(脊柱管)が、骨の変形などで狭くなって神経を圧迫する病気です。
通常、腰痛はそれ程強くなく、歩くとお尻から足にかけて痛みやしびれが出てきて歩けなくなるのが特徴です。
椎間板ヘルニア
椎間板は腰椎の骨と骨の間のクッションの役割を果たしています。椎間板は骨より柔らかく、強い圧力が掛かると本来の位置から外に飛び出して神経を圧迫し、腰痛や坐骨神経痛の原因となります。
変形性脊椎症
変形性脊椎症は、骨密度の充実した青年期にはめったに見られることがありません。主に50代以降に発症することの多い腰痛です。
圧迫骨折
腰椎圧迫骨折は、尻餅をついたりなどの外傷により起こります。
骨の弱くなった高齢者では、咳をしただけで圧迫骨折になってしまう事もあります。
このため「いつの間にか骨折」と呼ばれたりします。
潰れた骨は元の形には戻らず、骨を強くして骨折を防ぐ、予防が重要となります。
2.その他の腰痛
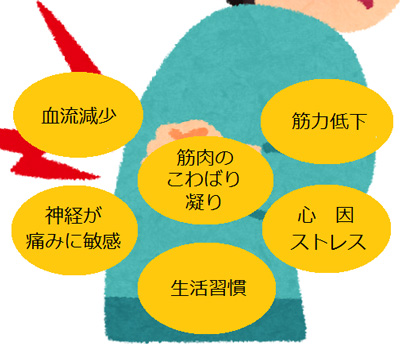
検査をしても特に異常が見付からないか、歳相応の変化だけのことが良くあります。
このような腰痛は非特異性腰痛と呼ばれ、検査では分からない、血流減少、筋力低下、筋肉のこわばり・凝りなどが重なりあって症状を起こしていたり、神経が痛みに敏感になっていたり、心因性、ストレスなどの要因が考えられます。
また、腰に負担がかかる姿勢で家事や仕事をするなど生活スタイルに原因がある場合も多くあります。
坐骨神経痛とは?
腰から足にかけて伸びている「坐骨神経」がさまざまな原因によって圧迫・刺激されることであらわれる、痛みやしびれるような痛みなどの症状のことを指します。
多くの場合、腰痛に引き続き発症し、次にお尻や太ももの後ろ、すね、足先などに痛みやしびれるような痛みがあらわれます。
病名ではなく、下肢にあらわれる症状の総称になります。

坐骨神経痛はどうしてなるの?
腰椎に起こる異常によって神経根が圧迫されることで、下半身に痛みやしびれるような痛みを引き起こします。
腰椎の異常の原因で多いのは下記になります。
腰部脊柱管狭窄症:
老化などが原因で脊柱管が狭くなり、神経根が圧迫されることが原因で起こります。
下半身に痛みやしびれるような痛み、麻痺や歩行障害を伴うこともあります。
腰椎椎間板ヘルニア:
何らかの理由で脊髄の髄核(背骨の骨と骨のクッションの役割をする椎間板の中にあるゼリー状の部分)が押し出され、脊柱管の中を通っている神経が圧迫されることが原因で起こります。
外傷やスポーツ活動などで圧迫されて起こることもあります。

腰痛・坐骨神経痛の治療方法
検査、診断、投薬、注射、理学療法(リハビリ)など、多角的に機能改善と予防を行います。
治療の基本は保存療法で、神経根ブロック注射や薬物療法、理学療法などが行われます。
痛みがコントロールできない場合は、外科的療法も検討していきます。

薬物療法
痛みの原因になっている疾患や痛みの程度に合わせて薬剤を選択し、処方します。服薬では改善が見られない場合、注射やリハビリを検討します。

- NSAIDs(ロキソニン・ボルタレンなど)
いわゆる ”痛み止め” と呼ばれる非ステロイド性消炎鎮痛薬のことで、英語の頭文字をとって、NSAIDs(エヌセイド)と呼ばれます。
炎症を伴う痛みの急性期に、より効果的です。飲み薬、湿布、坐薬など色々なタイプがあります。
慢性的な重だるい腰痛や、坐骨神経痛には効果がないことも多くあります。
胃腸障害、腎障害等の副作用もあり、特に高齢者への投与は慎重に行います。 - オピオイド(トラマドールなど)
オピオイドとは、強い鎮痛作用を示す医療用麻薬で、脊髄と脳に存在するオピオイド受容体に結合することで、脊髄から脳への痛みの伝達をブロックします。癌性疼痛にも用いられ、脳や脊髄のオピオイド受容体に作用して痛みを和らげることができます。
1ヶ月以上長期にわたりNSAIDs(エヌセイド)を内服すると、胃腸障害や腎障害等の副作用が出ることがあるので、オピオイドの服用を検討します。
ただ、吐き気、便秘、眠気といった副作用に注意して使用する必要があります。 - 神経障害性疼痛治療薬(リリカ、タリージェ)
電気が走るような、ビリビリ、ジンジン、といった表現の坐骨神経痛には有効です。
神経の痛みは、痛みを伝える物質(神経伝達物質)が過剰に放出されることによって生じると考えられているので、この神経障害性疼痛治療薬で神経伝達物質の過剰放出を抑え、痛みをやわらげます。
ふらつき、めまい、眠気の副作用がありますが、少量開始し、徐々に増量していくことで、副作用の頻度は減らすことが出来ます。 - 血流改善薬(リマプロストアルファデクス)
腰部脊柱管狭窄症による坐骨神経痛や、長く歩くと痛くなり、腰を丸めて休むと症状が軽くなる「間欠性跛行」の症状に有効です。 - セロトニン・ノルアドレナリン再取り込み阻害薬(デュロキセチン)
脊髄から脳に痛みを伝える経路に作用して、慢性的な痛みを抑制します。
神経ブロック注射
神経やその周りに局所麻酔薬や消炎鎮痛薬を注射して痛みをとる方法です。
一時的な効果だけでなく、興奮して過敏になった神経を落ち着かせ患部の状態を改善させます。
- ハイドロリリース(ファシアリリース)
エコーで画像確認をしながら筋膜に注射で薬液を注入し、筋膜の癒着を剥がしていく治療。コリや疼痛は、筋膜が関わっていることから、その筋膜の癒着を剝がし、筋肉の動きを良くすることで、疼痛を解消する治療です。 - レントゲン透視下ブロック注射
レントゲンを使って、体の中を視ながら行うブロック注射です。レントゲンで関節や神経を確認しながら、患部に直接注射するので、神経根ブロックなど皮膚から深いところに、正確に注射することができます。 - エコーガイド下ブロック注射
エコー画像を確認しながらの神経ブロック注射です。神経の位置や、針先の深さ、さらに薬剤の拡散状況もリアルタイムで確認しながら施術できるので、安全性・治療効果も高くなります。
理学療法(リハビリテーション)
腰の痛みが強いと動きたくなくなりますが、長期間動かないでいると、筋肉が衰えたり、関節が固くなり、更に腰痛が治りにくなる、という悪循環を生じます。
理学療法は痛みをとるだけではなく、痛みに伴う症状をやわらげ、腰痛になりにくい身体を作ります。
主に次のようなものがあり、いくつかの療法を組み合わせて進められます。
運動療法
筋力強化やストレッチなどにより、筋緊張をやわらげて血流を改善したり、痛みの原因物質の除去を促します。
温熱療法
患部を温めて血管を広げ、痛みの原因物質の除去を促します。
電気刺激療法
低周波の電気刺激により、筋肉の収縮と弛緩を繰り返して筋緊張をやわらげ、痛みを伝える神経の働きを抑えます。

各種コルセット・サポーター
各種コルセット・サポーターを取り揃えております。
頚部の痛みに対して頚椎のコルセット・腰のコルセット・膝のサポーター等また、指や肘・足の関節に対してもサポーターをご用意しております。
急性期の腰痛に対して、コルセットで腰の動きを制限し、腰への負荷を減らすことができます。
ただし、痛みが引いてきたら徐々に外していかないと、腰部の筋肉が衰えてきてしまうため、痛みの状態に応じて、理学療法を組み合わせ、コルセットの離脱を図ります。

予防のためにできること
腰痛を起こさないためには、腰回りの筋肉を日頃から柔らかくしておくことがとても大切です。
当院では患者様お一人お一人に合わせて、自宅で行える体操やストレッチ等を指導しています。
日々の生活に腰痛体操やストレレッチを取り入れて、筋肉を硬くしないように気をつけましょう。
坐骨神経痛は、普段の生活習慣を見直すことが、大変重要です。
正しい姿勢を保つ、冷えを防ぐ、肥満にならない、などを普段の生活で心掛け、腰椎への負担がかからないように注意しましょう。
一方で、すでに激しい痛みが出ている方は、自己判断は禁物です。
運動やストレッチを行う前に、まずは医師の診断を受けてください。


